Билирубин неконъюгированный: строение, формы. Повышение неконъюгированного билирубина
Билирубин, или пигмент желчный – это вещество, образовавшееся в результате расщепления гемоглобина в клетках печени. В норме его концентрация находится в диапазоне 3,4–22,2 микромолей на литр. При этом билирубин неконъюгированный составляет 96, а прямой – всего 4 процента. Увеличение его концентрации происходит в результате разрушения печеночных клеток, усиленного распада гемоглобина, сбоя оттока желчи из печени. У некоторых индивидов повышенный уровень билирубина вызван наследственными факторами.
Общая информация
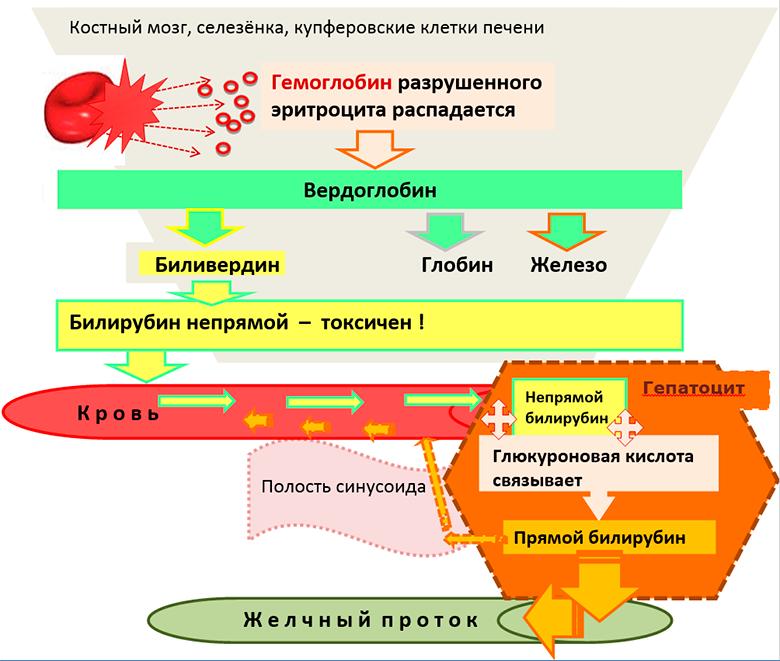
В клетках печени и селезенки при расщеплении красных клеток (эритроцитов) высвобождается один из элементов крови – гемоглобин, который далее, трансформируется в билирубин. У взрослого индивида в сутки его вырабатывается около 250–350 мг. Первоначально в плазме образуется билирубин в неконъюгированной форме, связанный с альбумином (непрямой, свободный билирубин).
Он не способен просочиться через почечный барьер. В печени осуществляется переход билирубина от альбумина на синусоидальную поверхность клеток паренхимы органа, т. е. гепатоцитов. В них непрямой билирубин подвергается химическим реакциям и преобразуется в конъюгированный, который проникает в желчный пузырь или кишечник, где он превращается в уробилиноген. Одна часть этого вещества всасывается в тонкой кишке и вновь поступает в печень и там окисляется. В толстой кишке билирубин желчи превращается в стеркобилиноген. В нижнем участке этой кишки он окисляется и приобретает коричневый оттенок и выходит с калом. Малая часть всасывается в кровь, далее в почки и выводится с уриной. Билирубин свободный попадает в мочу, если его завышенное содержание в сыворотке крови совпало с нарушением проницаемости гломерулярной мембраны.
Неконъюгированный билирубин: строение, химические свойства
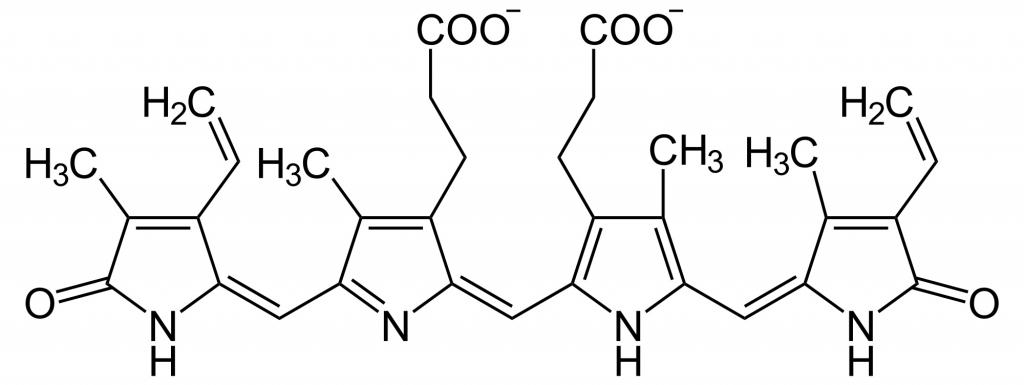
В чистом виде – это кристаллическое вещество, имеющее красно-коричневую или желто-оранжевую окраску, не растворимое воде, кристаллы которого ромбоидально-призматической формы. По-другому его еще называют непрямой или надпеченочный билирубин, который подвергается конъюгации ферментами печени перед экскрецией. Перед транспортировкой, которая осуществляется плазмой, он связывается с чаще всего с альбумином.
В такой форме он переносится на иные белки. В обычных условиях связь билирубина и белка, очень прочная. Однако, жирные кислоты, ионы водорода и некоторые лекарства способны составить билирубину конкуренцию за связь с белком. Надпеченочный билирубин, благодаря своим свойствам, не фильтруется в клубочках почек и в норме не содержится в урине. Строение транс-формы неконъюгированного билирубина представлено в статье.
Диагностика
Исследование крови проводится с целью выявления негативного влияния завышенного уровня билирубина на печень.
Анализ крови определяет количество прямого, непрямого и общего билирубина. Термины «прямой» и «непрямой» вошли в обиход благодаря реакциям, с помощью которых их обнаруживают. Для выявления конъюгированного билирубина проводят реакцию Эрлиха. Имеющийся в крови пигмент вступает в реакцию с реактивом, а для определения свободного – необходимо проведение нескольких операций, так как он не растворим в воде.
Уровень неконъюгированного билирубина – это разница между общим и связанным пигментом.
Определение билирубина в урине также имеет важное диагностическое значение и является одним из самых чувствительных и специфичных тестов. В практической медицине довольно редко встречается желтуха определенного типа в чистом виде, зачастую это сочетание разных видов. Поэтому при диагностике гепатита этот момент следует учитывать. Например, при гемолитической желтухе, при которой повышается уровень непрямого билирубина, поражаются различные органы, в том числе и печень. В этом случае у пациента наблюдаются признаки паренхиматозного гепатита (в урине и в крови возрастает концентрация прямого билирубина).
Повышение свободного билирубина у новорожденных
Такая ситуация наблюдается у новорожденных в первые трое суток жизни. В связи с недостаточной зрелостью ферментов печени и усиленным распадом красных клеток крови с фетальным гемоглобином возникает физиологическая желтуха. Если такое состояние у малютки затянулось, то доктор проводит исследования по исключению врожденной патологии желчевыводящих путей и печени, гемолитической болезни.
Резус-конфликт матери и ребенка провоцирует усиленный распад эритроцитов у последнего. В результате билирубин неконъюгированный повышается. Негативные последствия такого явления заключается в ядовитом действии на клеточную ткань нервной системы, что способно привести к поражению головного мозга у новорожденного (билирубиновой энцефалопатии). Гемолитическая болезнь у новорожденных подлежит незамедлительному лечению. Кроме того, у крох выявляется гепатит как с повышенным уровнем свободного, так и прямого билирубина. Причины желтухи и выбор тактики лечения осуществляется на основании клинической картины, а также изменения уровня фракций конъюгированного и неконъюгированного билирубина. В ИНВИТРО, лаборатории которого представлены во многих городах, по доступным ценам можно сдать как анализ крови, так и урины.
Факторы, способствующие гипербилирубинемии
Зачастую повышение билирубина в крови у взрослого индивида свидетельствует о проблемах со здоровьем. Однако среди детишек его повышение не всегда есть патология. Например, у новорожденных причина такого явления физиологическая. Большинство заболеваний, при которых этот показатель сверх нормы являются приобретенными и поддаются терапии. Одним из основных факторов, влияющих на повышение неконъюгированного билирубина, считается низкий уровень белков-альбуминов в крови, а также невозможность альбумина связывать желчный пигмент в полном объеме. Такие медикаменты, как антибиотики цефалоспоринового, пенициллинового ряда, а также «Фуросемид», «Диазепам», способны провоцировать в крови подъем билирубина. Это явление связано с тем, что вещества, входящие в состав лекарства, конкурируя с пигментом, связываются с альбуминами.
Наиболее распространенными патологиями, которые протекают на фоне увеличения уровня желчного пигмента в крови, являются печеночные болезни, желчного пузыря и иных органов ЖКТ.
А также состояния, при которых происходит усиленное расщепление красных клеток крови.
Причины повышения свободного билирубина сверх нормы
Повышение неконъюгированного билирубина вызвано некоторыми патологическими процессами, протекающими в организме. Высокий выброс свободного билирубина происходит в результате гемолиза, спровоцированного такими заболеваниями, как:
- отравление токсинами;
- малярия;
- генетические дефекты красных клеток крови и гемоглобина;
- аутоиммунными процессами, в которые вовлечены красные кровяные тельца;
- гемолитические анемии, как врожденные, так и приобретенные.
Кроме того, способствует его увеличению поражение тканей печени при следующих патологиях:
- все виды гепатитов;
- цирроз печени;
- лептоспироз;
- инфекционный мононуклеоз;
- поражение печени в результате длительного приема некоторых медикаментов;
- рак печени;
- злоупотребление спиртосодержащими напитками.
Свободный билирубин сверх нормы, вызванный гемолизом
Если причина высокого билирубина связана с гемолизом, то у больного появляется надпеченочная желтуха. Дерма приобретает светло-желтый оттенок. На фоне увеличения селезенки, которое выявляется при УЗИ, возможно появление болевого синдрома в левом боку. В анализах – уменьшение количества эритроцитов, изменение их формы и размеров.
Лечение осуществляется как консервативным (ферментная и гормональная терапия, иммунодепрессанты), так и хирургическим путем. Когда на фоне болезни имеется дефект красных кровяных клеток, то доктора рекомендуют удаление селезенки. Выбор медикаментов напрямую зависит от причины патологии.
Повышение свободного билирубина, вызванное поражением тканей печени
Желтуха в этом случае проявляется желто-шафрановым цветом слизистых оболочек и дермы. Ладони приобретают красный оттенок и на них появляются так называемые сосудистые звездочки. Печень увеличивается. Кал становится бесцветным. При некоторых длительно текущих болезнях возникает варикозное расширение вен пищевода и желудка, в брюшной полости скапливается жидкость.
Непрямой билирубин
Билирубин неконъюгированный растворяется хорошо в жирах, однако он не растворим в воде. С уриной не выводится, так как не способен пройти через фильтрационную почечную систему. Норма свободного билирубина, который измеряется в микромоль на литр, находится в диапазоне от 15,4 до 17,1. Его содержание в организме, от общего количества, равно 96 процентам.
Свободный билирубин свободно пробирается в клетки, где вступает во взаимодействие с липидами клеточных мембран, добирается до митохондрий и вызывает сбой в них обменных процессов и клеточного дыхания, проникновение ионов калия сквозь клеточную мембрану, а также создание белка. Наиболее восприимчивы к высокому содержанию свободного билирубина ткани головного мозга.
Заключение
Неконъюгированный билирубин, образование которого происходит в результате распада гемоглобина, очень токсичен, легко растворяется в жирах цитолеммы. Проникая в нее, он вмешивается в процессы клеточного метаболизма и нарушает их. Из селезенки в печень он переходит вместе с альбумином, где взаимодействует с глюкуроновой кислотой. В итоге появляется водорастворимый, прямой билирубин, который обладает меньшей токсичностью.
источник
I. Желтухи с непрямой гипербилирубинемией
Желтухи новорожденных
Желтуха новорожденного всегда является проявлением гипербилирубинемии. Нормальные величины билирубина в сыворотке крови – 8,5–20,5 мкмоль/л, у недоношенных – 26–34 мкмоль/л. У доношенного новорожденного желтуха появляется при уровне билирубина в сыворотке крови 85 мкмоль/л, у недоношенных – 120 мкмоль/л. Билирубин образуется из гемопротеидов: на 75–85 % из гемоглобина, на 15–25 % в результате катаболизма других гемосодержащих соединений (миоглобина, цитохромов и др.). Это неконъюгированный (непрямой) билирубин. Он нерастворим в воде, не может выводиться с мочой. Растворим в жирах, липоидах и обладает токсическим действием, проявляющимся в нарушении тканевого дыхания и блокаде энергетических процессов в клетке. В клетках печени непрямой билирубин в результате связывания (конъюгации) с глюкуроновой кислотой в присутствии фермента глюкоронил‑трансферазы превращается в прямой (конъюгированный) билирубин. Он хорошо растворяется в воде, не обладает токсическим действием и легко выводится из организма с желчью и мочой.
У новорожденных детей имеет место незрелость ферментативной (глюкоронилтрансферазной) системы гепатоцитов, которая не может быстро переработать непрямой билирубин в прямой.
К уменьшению конъюгации билирубина приводят состояния ацидоза, гипоксемии, гипогликемии. 1/3 билирубина, проникшего в гепатоцит, вновь возвращается в кровь. Если процесс конъюгации билирубина в печени нарушается, то возрастает регургитация в кровь непрямого билирубина.
Обычно для патологической желтухи новорожденных характерны появление ее в первые сутки жизни или на второй неделе, волнообразное и более длительное течение, быстрый темп прироста неконъюгированного билирубина.
Клинико‑лабораторная классификация неонатальных желтух (Шабалов Н. П., 1997)
1. Гемолитические желтухи новорожденных:
● наследственные мембранопатии, гемоглобинопатии и эритроцитарные ферментопатии;
● приобретенные (инфекционные, лекарственные, микроангиопатические).
4. Дети от матерей с сахарным диабетом.
● дефекты клиренса билирубина;
● симптоматические при аномалиях обмена веществ.
6. Пониженное удаление билирубина из кишечника и повышенная кишечно‑печеночная циркуляция билирубина:
● желтуха от материнского молока;
● желтуха при пилоростенозе;
● желтуха при мекониальном илеусе;
● желтуха при непроходимости кишечника.
II. Желтухи с прямой гипербилирубинемией (с доминированием в сыворотке крови билирубин‑глюкоронида, но со стулом обычного цвета).
1. Гепатиты (вирусные, бактериальные, токсические, грибковые, паразитарные).
2. Наследственные аномалии обмена веществ (галактоземия, фруктоземия, тирозинемия, болезни накопления и др.).
III. Желтухи с прямой гипербилирубинемией (холестатические желтухи).
1. Полная внутрипеченочная атрезия желчных путей.
2. Полная атрезия внепеченочных желчных путей.
3. Гипоплазия внепеченочных желчных путей.
4. Гепатит без аномалий желчевыводящих путей.
5. Синдром сгущения желчи (холелитиаз).
6. Киста желчного протока или сдавление извне желчевыводящих путей.
7. Муковисцидоз и дефицит α1‑антитрипсина.
Гемолитическая болезнь новорожденных (ГБН) обусловлена иммунологическим конфликтом между кровью плода и матери по эритроцитарным антигенам (чаще по резус– или АВО‑антигенам). Встречается у 0,5–0,6 % новорожденных и является наиболее частой причиной патологической неонатальной желтухи.
Антигенная система резус состоит из шести основных антигенов, обозначаемых либо С, с; D, d; E, e (терминология Фишера), либо Rh’, hr’, Rh0, hr0, Rh», hr» (терминология Виннера).
Резус‑положительные эритроциты содержат D‑фактор или Rh0; резус‑отрицательные эритроциты его не имеют. Если эритроциты матери не имеют Rh‑антитела, а ребенок имеет резус‑антиген, то развивается несовместимость крови. Возможна несовместимость крови по ABO‑антигенам. При этом мать имеет группу крови 0(1), а ребенок – А(II). Иногда бывает и двойная несовместимость крови ребенка и матери: мать 0(I) Rh–, а ребенок A(II) Rh+ или B(III) Rh+.
К развитию ГБН при несовместимости крови по резус‑фактору приводят обычно предшествующие беременности, при которых происходит сенсибилизация резус‑отрицательной матери к резус‑D‑антигену плода. В связи с этим ГБН развивается у детей не от первой беременности; при АВО‑конфликте такая закономерность встречается редко.
В патогенезе ГБН имеет значение проникновение в кровоток беременной эритроцитов плода, имеющих D‑антиген, отсутствующий у матери, на который синтезируются Rh‑антитела, относящиеся к классу иммуноглобулина G, которые, в свою очередь, проникают через плаценту к ребенку, повреждают мембрану эритроцитов и вызывают повышенный гемолиз эритроцитов ребенка. Антиэритроцитарные антитела могут поступать к ребенку и с молоком матери. Вследствие этого образуется большое количество неконъюгированного билирубина, который не может быть выведен печенью.
Билирубин крови в основном связывается альбумином плазмы. В физиологических условиях 1 г альбумина связывает приблизительно 15 мг билирубина, что ограничивает вредное действие последнего на организм. При повышении количества непрямого билирубина в плазме ее билирубинсвязующая способность может иссякнуть, и часть билирубина окажется в не связанном с альбумином состоянии. Такой билирубин становится способным к диффузии и, проникая через мембраны, попадает в церебральную жидкость, нервную ткань, другие ткани организма, проявляя в них свою токсичность.
Билирубинсвязующая способность альбумина может меняться под влиянием ряда веществ, которые также транспортируются в организме в виде альбуминового комплекса. К таким веществам относятся сульфаниламиды, салицилаты, кофеин, антибиотики.
Гипербилирубинемия приводит к поражению практически всех органов и систем. В результате повреждения ядер основания мозга возникает так называемая «ядерная желтуха», развитие которой зависит от количества неконъюгированного билирубина в крови. У недоношенных детей она может развиться и при гипербилирубинемии, достигающей 200 мкмоль/л.
Клиника. Различают три формы гемолитической болезни: желтушную (85 %), анемическую (13 %) и отечную (2 %).
Желтушная форма. Для нее характерна желтуха при рождении или в первые сутки жизни. При АВО‑несовместимости желтуха может появиться на 2–3‑и сутки. Характерно увеличение печени и селезенки. В последующем появляются «билирубиновая» интоксикация, анемия, ретикулоцитоз; стул и моча резко окрашены. На 3–6‑й день жизни может выявиться билирубиновая энцефалопатия (вялость, снижение аппетита, монотонный крик, срыгивание и рвота). На 3–5‑м месяце жизни формируются неврологические осложнения, церебральный паралич, парезы, глухота, задержка физического развития и др.
Анемическая форма характеризуется бледностью, вялостью, в крови – выраженная анемия, увеличение печени и селезенки.
Отечная форма. У матерей часто в анамнезе повторные аборты, выкидыши, переливания крови и др. Новорожденные дети бледны; кожа с иктеричным оттенком; наблюдаются общий отек кожи, подкожной клетчатки, гепато– и спленомегалии; границы сердца расширены; тоны приглушены. Иногда выявляется ДВС‑синдром. Примерно половина детей умирает в первые дни жизни.
Диагностику ГБН проводят антенатально: у всех женщин с резус‑отрицательной кровью исследуют титры антирезусных антител не менее трех раз. В диагностике врожденной отечной формы большое значение принадлежит методу ультразвукового обследования.
Лечение. При отечной форме болезни рекомендуется заменное переливание крови (ЗПК). Сразу после рождения показано введение эритроцитной массы в объеме 10 мл/кг, а при первом ЗПК – в полном объеме 170 мл/кг; выпускают крови на 50 мл больше, чем вводят. Переливание проводится медленно, с учетом поддержания центрального венозного давления, сердечной деятельности; назначается дигоксин из расчета 0,03 мг/кг на 2–3 дня, при геморрагическом синдроме переливают свежезамороженную кровь; при тромбоцитопении – тромбоцитную массу; при гипопротеинемии – 12 % раствор альбумина из расчета 1 г/кг. На 2–3‑й день назначают фуросемид.
При желтушной форме также проводится лечение гипербилирубинемии (ЗПК, плазмаферез, гемосорбция). Показанием к заменному переливанию крови является гипербилирубинемия 340 мкмоль/л с темпом нарастания билирубина 6 мкмоль в час, с уровнем в пуповинной крови 60 мкмоль/л. При желтушной форме через 2–6 часов после рождения начинают кормить ребенка донорским молоком до исчезновения изоантител в молоке матери.
В первые 24–48 часов можно начать фототерапию при уровне непрямого билирубина в сыворотке крови 205 мкмоль/л и более у доношенных детей и 120 мкмоль/л – у недоношенных. Благодаря фототерапии увеличивается экскреция билирубина с испражнениями и мочой, снижается токсичность билирубина и уменьшается риск возникновения ядерной желтухи. Длительность фототерапии – от 2 до 3 суток.
Благоприятное действие на выведение билирубина из кишечника оказывают в первые 2 часа жизни очистительные клизмы. К препаратам, улучшающим отток желчи, относят холестирамин (1,5 г/кг сут.), агар‑агар (0,3 г/кг сут.), сернокислую магнезию, 12,5 % раствор сорбита. Улучшению оттока желчи способствует фенобарбитал в дозе 20 мг/кг (суточная доза) в первый день терапии, в последующем – 3,5–4,0 мг/кг сут., витамины E, С.
Вторая группа желтух новорожденных связана с нарушением функции гепатоцитов и протекает с прямой гипербилирубинемией, доминированием в сыворотке крови билирубинглюкуронида, но со стулом обычного цвета. Такие желтухи наблюдаются у новорожденных при врожденных инфекционных гепатитах вирусной, токсоплазмозной, микоплазменной, туберкулезной и другой этиологии. Заражение возможно до, во время и после родов.
В патогенезе врожденного гепатита ведущее значение имеет длительная персистенция возбудителя в организме беременной с нарушением фетоплацентарного комплекса. О внутриутробном инфицировании свидетельствует появление симптомов гепатита в первые шесть недель жизни ребенка. К признакам врожденного гепатита относятся нерезкая интоксикация, волнообразная желтуха, ранний геморрагический синдром, увеличенная плотная печень, увеличение селезенки, гипербилирубинемия, повышение общего холестерина и β‑липопротеидов, щелочной фосфатазы, длительное течение.
Дифференциальная диагностика заболеваний печени у детей первых месяцев жизни представлена в табл. 14.
Дифференциальная диагностика некоторых заболеваний печени у детей первых месяцев жизни [Нисевич Н. И., Учайкин В. Ф., 1984]
Лечение. Лечение должно быть комплексным, с назначением этиотропных препаратов: при токсоплазмозном гепатите назначается хлоридин в сочетании с сульфадимезином или антибиотики тетрациклиновой группы; при цитомегалусном этиотропная терапия не разработана, назначают патогенетическую терапию. При врожденном стафилококковом используют применение антибиотиков широкого спектра действия в сочетании со стимулирующей, дезинтоксикационной и специфической терапиями.
При врожденном гепатите В лечение не отличается от лечения приобретенного острого гепатита. При тяжелой форме гепатита показаны желчегонные препараты, витамины С, В1, В2, В6, питье 5 % глюкозы, внутривенные капельные инфузии гемодеза или реополиглюкина по 5–10 мл/кг; альбумина – 5 мл/кг сут. с объемом жидкости (5 % раствором глюкозы) до 50–100 мл/кг сут. Назначается преднизолон – 2–10 мг/кг сут. на 3–5 дней, ингибиторы протеаз (контрикал, гордокс, трасилол – 5000–7000 Ед/кг сут.), антикоагулянты (гепарин – 100–300 Ед/кг сут.). При неэффективности лечения назначается плазмаферез. Показано также назначение интерферона и энтеросорбентов (смекта, энеродез и др.).
В третью группу относят желтухи с прямой гипербилирубинемией (холестатические желтухи), связанные с аномалиями внепеченочных и внутрипеченочных желчных путей, различными их вариантами. Характерными для них являются желтушное окрашивание кожи с зеленоватым оттенком; постоянно или периодически обесцвеченные испражнения; темная моча; увеличенная, плотная печень. Зуд кожи появляется к 4–5‑му месяцу жизни. Из лабораторных признаков холестаза патогномоничными являются повышение уровня прямого билирубина, щелочной фосфатазы.
При полной атрезии желчных путей отмечается постоянно обесцвеченный кал; наличие увеличенной плотной безболезненной печени. Сразу после рождения состояние детей может быть не нарушено. Необходима ранняя консультация детского хирурга, а в последующем – оперативное лечение.
Атрезия желчных путей может быть одним из проявлений хромосомных заболеваний (болезнь Дауна, Эдвардса и др.).
Желтухи холестатического типа могут наблюдаться и при ряде наследственных заболеваний, передающихся аутосомно‑рецессивным путем (муковисцидоз, дефицит α – антитрипсина). У детей, больных муковисцидозом, сразу после рождения может развиться мекониальный илеус, характеризующийся симптомами кишечной непроходимости (рвота, дегидратация, желтуха, интоксикация). Желтуха при муковисцидозе может быть и при отсутствии мекониального илеуса, связана с закупоркой желчных путей густой желчью.
Диагноз муковисцидоза базируется на данных анамнеза, повышении альбумина в меконии и концентрации хлоридов в потовой жидкости, генетическом исследовании.
Дефицит α1‑антитрипсина может проявиться в первые недели жизни желтухой; обесцвечиванием испражнений; потемнением мочи и увеличением печени. Чаще в последующем развивается цирроз печени. Диагноз базируется на определении в сыворотке крови α1‑антитрипсина.
Дата добавления: 2014-11-20 ; Просмотров: 3416 ; Нарушение авторских прав? ;
источник